地域の中の大きな病院に、NICUのパワーを集約していくことが大切【新生児医療の30年・後編】
「たまひよ」創刊30周年企画「生まれ育つ30年 今までとこれからと」シリーズでは、30年前から現在までの妊娠・出産・育児を振り返り、そして、これからの30年間を考えます。
日本は、出産前後に亡くなる赤ちゃんの割合(周産期死亡率)が世界一の低さ。でも、その陰には目には見えない努力の積み重ねがあります。
希望の医療「新生児医療」には、これからどんな課題があるのでしょうか。SNS上で「ふらいと先生」としても知られる新生児科医の今西洋介先生に聞きました。
危険が迫った赤ちゃんを、確実に、早くNICUへ運ぶために

――前編は、新生児医療の目覚ましい発展で救命率がどんどん上がった時期のことでした。このことは、一方では新しい課題も生んだと思います。
今西先生(以下敬称略) NICUで赤ちゃんの命が救えるようになると、NICUのない出産施設ではどうすればいいかという問題が出てきました。
「総合周産期母子医療センター」「地域周産期母子医療センター」に指定されている病院以外には本格的なNICUはないのです。
海外では、NICUのある大きな病院で出産する人がかなり多いのですが、日本では半数の出産がクリニックなど小規模な施設で行われています。
それについては、僕が働いている大阪には特殊なシステムがあります。僕の先輩医師たちは、1977年という早い時期にNMCS(Neonatal Mutual Co-operative System)という新生児搬送のネットワークを作りました。
大阪府内で分娩を扱っているすべての病院、産院、助産所とNICUを結んだのです。行政が命じて作ったわけではなくて、当時の新生児科医と産科医が自発的に作ったシステムです。
通常、危険な状況の赤ちゃんをクリニックなどからNICUに運ぶには119番へ電話して救急隊に依頼するのですが、大阪では低出生体重児が生まれたときの搬送に救急隊は介しません。新生児科医がやるのです。大阪では、今もこのシステムが脈々と続いています。
――生まれたばかりの小さな赤ちゃんに危険が迫っているとき、搬送はどれだけ大変なことかと思います。
今西 搬送の最中に状態が悪化する赤ちゃんもいるので、搬送の負担を小さくする努力はとても大切です。
実は、僕の新生児科医としてのルーツは、初めてNICUの医師になった金沢での時間です。
金沢がある石川県では、広大な地域にNICUは僕が勤務していた病院ただ一つでした。能登半島で小さな赤ちゃんが生まれたらドクターカーで迎えに行くのですが片道2~3時間走らなければなりませんでした。
――赤ちゃんをNICUに搬送したい場合、NICUが満床で受け入れられない日もあると思います。その場合、大阪のNMCSではどのように対応するのですか。
今西 大阪府には28カ所のNICUがありますので、そのときに受け入れ可能なNICUが、情報センターのコーディネーターを通じて伝えられます。
「三角搬送」と呼ばれている方法も使います。NICUの新生児科医たちは、自分のNICUが満床でも、病院のドクターカーで赤ちゃんが待っている分娩施設へ駆けつけます。そして赤ちゃんを乗せたら、車内で治療を進めながらほかの病院のNICUへその子を送り届けます。
――ほかの地域でもこうしたしくみが必要ではないでしょうか。
今西 本当にそう思います。このネットワークは、災害でどこかのNICUが被害を受け、ダウンしてしまったときにも強みを発揮します。
2018年に大阪府北部地震が起きたとき、国立循環器病研究センターという病院で、NICUのバッテリーが壊れてしまいました。そのときに、このシステムが活躍して、そこに入院していた赤ちゃん全員をすみやかにほかの病院のNICUへ移すことができました。
大地震が確実に来ると予測され、ほかの自然災害も増えている今、全国に大阪のようなシステムを早く作ったほうがいいと考えています。
赤ちゃんに優しい新生児医療が始まった

――NICUに入った赤ちゃんは、生まれたときからいろいろな医療行為を受けることになります。その痛みを、赤ちゃん自身はどう感じているのでしょうか。
今西 ともかく命を救わなければ、という時期が過ぎ、「ところで、赤ちゃんは何を感じているのか」ということに僕たちの関心が向かったのは2010年前後ですね。そのころから、赤ちゃんから採血するときに看護師さんが少し糖をなめさせるとか、「ホールディング」といって、抱っこをするといったことで痛みをやわらげるケアが始まりました。
昔のNICUは、照明が暗くて、機械の音がずっと聞こえているというイメージがありました。でも今は、音も、小川のせせらぎや小鳥のさえずりを流したりして、赤ちゃんに優しい環境を作るようになってきました。
光も、朝になって太陽が昇ると、NICUの室内も同時にちゃんと明るくなったりします。赤ちゃんの日内変動(体内時計)が整うための工夫です。
こうしたことは、赤ちゃんの将来の発達にいい影響があるという研究があります。
――新生児医療が、1人の子どもとして赤ちゃんをみる医療になっていったのですね。そうした発想の転換の根底には何があったのでしょう。
今西 「成育限界」という言葉があります。子宮外でも生きていける最低の妊娠週数をそういうのですが、これは、昔は「生」という字を使って「生育限界」と書いていました。
それが10年くらい前から成長の「成」に変わってきたのは、命を救うだけではなく、その子がすこやかに育っていくことをめざすようになったからなのです。
小さく生まれたり、先天的な病気のある状態で生まれてきたりした赤ちゃんは、そうではなかった赤ちゃんより障害や発達障害が出る可能性が高いという現実があります。でも、少しでもよい状態で家庭での生活を送ってほしいです。新生児医療の時期は、その子の人生の中では一瞬でしかなく、子どもや家族にとっては、そのあとの人生のほうがずっと長いのですから。
親子の絆を深める「カンガルーケア (STS)」の効果

――NICUに入っている赤ちゃんと母親・父親との触れ合いも、赤ちゃんの将来に影響があるかと思います。
今西 1979年に、お母さんが素肌に赤ちゃんを抱き、上からタオルなどをかけてしばらく抱いていることが保育器の不足した地域で始まりました。これは親子の絆を強める方法 としても注目され、はじめは「カンガルーケア」という名前で知られ、その後は「早期母子接触(Skin to Skin/略STS)」という名前になりました。今では先進国のNICUや、分娩室にも広がりました。早産で生まれた場合はカンガルーケア、正期産で生まれた場合はSTSということが多いようです。
僕が勤める病院でも、STSを出産の直後にやります。僕は新生児科医になって初めて出産に立ち会ったとき、生まれただけで感動してもらい泣きしてしまったのですが、そのあとに長い間STSをしていたことがとても印象的でした。お父さんも、やっていました。
――カンガルーケア(STS)にはどんな意義がありますか。
今西 母子の愛着形成への注目は、成育限界という言葉が生まれてきた流れと同じだと思います。赤ちゃんが心身ともに健康に育っていくにはお母さん、お父さんの愛情が必要です。
2010年ごろになると、一部のNICUには、お母さんと赤ちゃんで母子同室ができる個室が現れました。通常、NICUに赤ちゃんが入ると、お母さんは赤ちゃんと母子同室をして、しょっちゅう抱いたり、話しかけたりすることができません。
低出生体重児は、虐待を受けるリスクが普通の体重で生まれてきた子に比べると4~6倍程度高いというデータ(※)がありますが、そこには、病院にいるときに愛着が育つチャンスが少ないことも関係していると思うのです。
だから僕らは今、そこを配慮して、NICUでの入院中から赤ちゃんと両親をしっかりと「家族」にして、退院後は普通の生活に入ってもらおうと考えています。
カンガルーケアはその最中に事故が起きたという報道がありましたが、あれは新生児を監視する体制の問題であってカンガルーケアが危険だということではありません。
――母親たちからは、STSで赤ちゃんと触れ合えたことについてどんな声が聞こえてきますか。
今西 退院して健診に来たお母さんから、STSをしたときの話を聞く機会がありますが、「あのとき、抱っこさせてくれたから、赤ちゃんと気持ちがつながりました」と話してくれるお母さんは結構たくさんいます。
僕たちは搬送ばかりやっていますけれど、中には、お母さんと赤ちゃんが別々の病院になってしまうことがあります。
たとえば、赤ちゃんを迎えに行って僕が勤める病院に連れてくるとき、僕の病院にお母さんのためのベッドが空いていなかったら、そのお母さんは出産した病院に残ってしまうのです。
そうすると、お母さんは、わが子が危ない状態なのに、その赤ちゃんに会えなくなってしまうんですよ。そのときのお母さんたちの喪失感は、とてつもなく大きいんです。「私が妊娠中にしたあれがいけなかったのでは」といった自責の念も強まってどんどん自分を追い詰めてしまうのです。そんなお母さんの気持ちを支えるためには、僕は先輩医師から、「新生児搬送も急ぐけれど、お母さんと赤ちゃんをやむなく引き離すときは、絶対にSTSをしなさい」と言われました。
「もし、お母さんか赤ちゃんの状態が悪くてどうしようもないようなときは、ちょっと手を握ったりするだけでも全然違う」と。それは、やってみると、本当にそうなんです。もちろん新生児医療は救命できることが基本ですが、僕たちは、そこでいかに発達障害や後遺症を抑えられるかという挑戦を続けています。
※「NICU及びGCU入院新生児の乳児虐待発症予防を目指した多種専門職参加型の診療体制を構築するための研究」https://mhlw-grants.niph.go.jp/system/files/download_pdf/2014/201401024B.pdf
新生児医療を続けていくために
――『コウノドリ』というコンテンツが登場し、大きな反響を呼びました。『コウノドリ』に影響を受けて「将来はNICUで働きたい」と考える人は増えたのでしょうか。
今西 『コウノドリ』の取材を受けたとき、作者の鈴ノ木ユウさんは質問をたくさんしてくるタイプではなかったのですが、でき上がってきた作品は新生児医療のありのままの姿を実直に描いてくれた素晴らしいものでした。
社会が新生児医療に高い関心をもってくれたことは本当にありがたいことだったし、『コウノドリ』の病院は本当にいいメンバーがそろっていますよね。新生児医療はきつい仕事だけれど、彼らもどこかで頑張っているんだろうな、と思うと、元気が出ます。
ただ残念ながら、新生児科医は減っています。新生児科医が多数所属している日本新生児成育医学会の会員数は、2015年から2023年の間に4分の3になっているのです。
急速に少子化が進み、NICUに入る子も減り、まだ何とかなっていますが、そうでなければ今ごろどうなっていたでしょう。
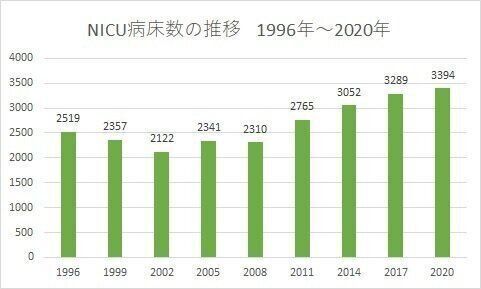
NICUのこれから、ベッド数は増えたけれど・・・
NICUのベッド数は、不足した時期もありますが現在では増えています。ただ、そこで働く医師の数は十分なのでしょうか。
――これからの新生児医療は、どうなっていくと思われますか?
今西 僕の娘は小学生ですが、授業参観に行って掲示物を見ていたら「赤ちゃんのお医者さんになりたい」と書いていました。家ではそんなことを言ったことがないのでうれしかったです。ただ、そのとき「NICUは厳しい職場だな」と思いました。24時間体制の医療で夜勤が多く、精神的なストレスも大きいからです。
NICUは、今、ベッド数は十分にあるのですが、それを支える医師が少なすぎます。これからの新生児医療は、地域の中でとくに大きな病院に大きなNICUを作って、医師を集約化していくことが必要だと思います。
お母さんにとっては家からNICUまで遠いということになってしまいますが、新生児科医が働きやすいNICUを作っていかないと、この医療を続けていくことは難しいと感じています。
――今後、今西先生がやりたいと思っていることを教えてください。
今西 海外に目を向けると、先進国ではデータに基づいて考えるシンクタンクが政策をリードしています。ところが、日本では政治力やムードで決められてしまうことも多いように思います。僕は、科学的に検証されたことにきちんと基づいた、子どもの医療の政策のあるべき姿を提言していけたらと考えています。
お話・監修/今西洋介先生 取材・文/河合蘭、たまひよONLINE編集部
●記事の内容は2023年8月7日の情報であり、現在と異なる場合があります。
「たまひよ」創刊30周年特別企画が続々!
『たまごクラブ』『ひよこクラブ』は、2023年10月に創刊30周年を迎えます。感謝の気持ちを込めて、豪華賞品が当たるプレゼント企画や、オリジナルキャラクターが作れる「たまひよのMYキャラメーカー」など楽しい企画が目白押しです!たまひよ30周年特設サイトをぜひチェックしてみてください。
「たまひよ」では初めて孫が誕生する祖父母向けの無料マガジン特別創刊! 今どきの育児の常識・非常識のお役立ち特集や、孫の誕生をきっかけに家族の絆が深まるお楽しみ提案などをお届けします。


 SHOP
SHOP 内祝い
内祝い